
緑内障であるかどうかを調べるために、まず眼底を観察します。
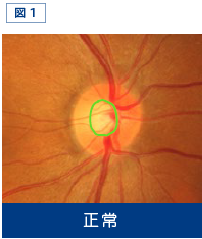 眼底には視神経が眼球を貫いて頭をのぞかせているところがあり、これを視神経乳頭と呼び、視神経乳頭内にあるへこみの部分を陥凹と呼びます(図1)。
眼底には視神経が眼球を貫いて頭をのぞかせているところがあり、これを視神経乳頭と呼び、視神経乳頭内にあるへこみの部分を陥凹と呼びます(図1)。
この視神経乳頭から神経線維が眼底全体に拡がって無数の網膜神経節細胞へとのびています。
緑内障になって網膜神経節細胞が死んでいくと、神経線維は減少しその層は薄くなります。
この神経線維層が薄くなることで、
(1)視神経乳頭陥凹の拡大と
(2)神経線維層の欠損が起こります。
緑内障と判定するにはこの2つの所見が必須です。
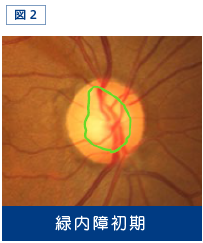
神経線維が減少すると、乳頭の縁の面積が減るので、陥凹が大きくなります。陥凹の拡大がさらに進行すると、縁が部分的に薄くなり、切れ込みが出現します(図2)。
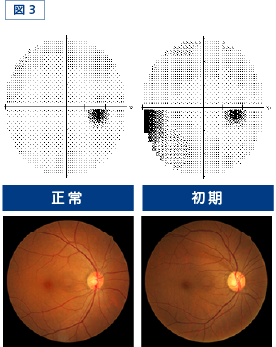
 乳頭から続く神経線維層は通常は白銀色ですが、切れ込みから扇状に広がる神経線維束のところだけが黒~赤っぽく抜け落ちた色であれば、何割かの神経線維が欠損していると判断できます。切れ込みに続いた神経線維層の欠損が確認でき、さらに視野検査でその欠損に相当する特徴的な視野欠損を認めれば、緑内障と断定できます(図3)。
乳頭から続く神経線維層は通常は白銀色ですが、切れ込みから扇状に広がる神経線維束のところだけが黒~赤っぽく抜け落ちた色であれば、何割かの神経線維が欠損していると判断できます。切れ込みに続いた神経線維層の欠損が確認でき、さらに視野検査でその欠損に相当する特徴的な視野欠損を認めれば、緑内障と断定できます(図3)。
ただし、視神経線維層の欠損は最も早期に生じる緑内障の眼底変化で、乳頭陥凹拡大や視野欠損よりも以前から発見され、視神経線維層の20~30%が障害されないと通常の視野検査で視野欠損を認めません。この状態を前視野緑内障と称しています。
 |
 |
これらの緑内障を示す所見は個人差が大きく、また判定が困難な症例も少なくありません。
大きな視神経乳頭では生理的陥凹は大きく、小さな乳頭では陥凹がはっきりしないこともあります。
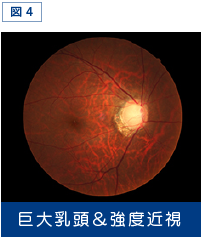 強度の近視眼では、耳側の乳頭の縁は薄くなっているうえ、網膜の色調は全体的に赤っぽいため神経線維層の欠損が判断しにくく、緑内障であるかどうかを判定し難いことが多いです(図4)。
強度の近視眼では、耳側の乳頭の縁は薄くなっているうえ、網膜の色調は全体的に赤っぽいため神経線維層の欠損が判断しにくく、緑内障であるかどうかを判定し難いことが多いです(図4)。
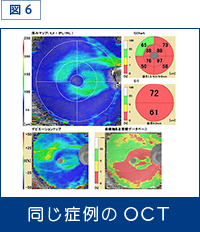
そのうえ、強度近視眼は緑内障の頻度が高いため、視野検査をして現時点で視野欠損があるかないかを調べておいたほうがよいでしょう(図5)。近年、光干渉断層計(OCT)という眼底の断面を画像化する人体に安全な装置が開発され、神経線維層の厚みを計測することで神経線維層の欠損を調べることが可能になりました(図6)。
当院でもOCTを導入し、これまで判定が困難だった症例でも緑内障の判定が容易になりました。
 |
 |
視神経乳頭に出血があると指摘された場合でも緑内障の疑いがあることを意味します(図7)。
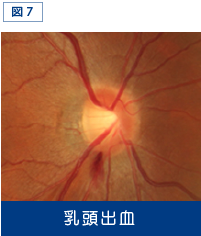 乳頭出血はそれが観察されたときには、縁の切れ込みや神経線維層の欠損を認めることが多く、また、乳頭出血が観察された症例ではそうでないのと比べて視野欠損の進行が速いことも知られています。
乳頭出血はそれが観察されたときには、縁の切れ込みや神経線維層の欠損を認めることが多く、また、乳頭出血が観察された症例ではそうでないのと比べて視野欠損の進行が速いことも知られています。
眼圧が高いと緑内障の割合が増えるため、現時点で緑内障の疑いがなくても、高い眼圧には注意が必要です。
我が国の40歳以上の平均眼圧は15mmHg前後で、正常値の上限は20mmHgです。
緑内障の疑いがなくても眼圧が20mmHg以上の症例を高眼圧症としています。
眼圧が平均より低くても緑内障であれば、その眼圧はその人にとって緑内障を引き起こした値であるため安心はできませんが、眼圧が低いほうが高い場合より緑内障の進行は遅いようです。